在儿童感染性疾病的治疗中,抗生素的选择常让家长陷入困惑。面对发热、咳嗽、耳部流脓等症状,许多家庭药箱里备着的阿莫西林和头孢类药物,往往成为“万金油”式选择。然而医学数据显示,我国抗生素滥用率高达70%,这不仅影响疗效,更可能对儿童健康造成深远伤害。正确理解这两类药物的特性,是守护孩子健康的重要防线。
一、科学解析:两种抗生素的本质差异

1. 药物类别与作用机制
阿莫西林属于半合成青霉素类抗生素,通过抑制细菌细胞壁合成达到杀菌效果,对革兰氏阳性菌(如链球菌)的覆盖能力突出。头孢菌素则是β-内酰胺类抗生素的大家族,目前已发展至第五代,通过破坏细菌细胞壁完整性实现杀菌,抗菌谱随代际升级逐步扩大。
2. 抗菌谱与适应症对比
• 阿莫西林:主要针对中耳炎、鼻窦炎、咽炎等上呼吸道感染,以及幽门螺杆菌引起的消化道溃疡。对溶血性链球菌的清除率可达90%。
• 头孢菌素:
3. 安全性差异
阿莫西林过敏风险较高,使用前需进行青霉素皮试,严重过敏可能引发喉头水肿。头孢菌素总体耐受性更好,但一代头孢具有肾脏毒性,三代以上则安全性显著提升。临床数据显示,儿童使用头孢类药物的过敏反应发生率约为1.2%,而青霉素类达5%。
二、儿童感染治疗的精准用药策略
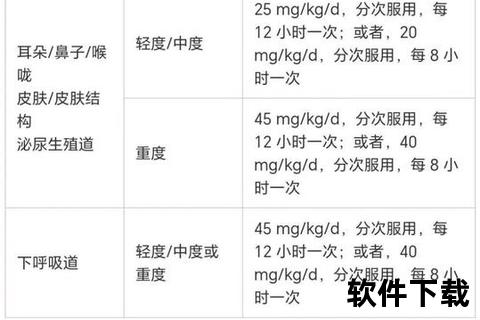
1. 按感染部位选择药物
• 呼吸道感染:普通咽炎首选阿莫西林;持续高热伴脓痰时,升级为头孢克洛(二代)
• 中耳炎/鼻窦炎:阿莫西林克拉维酸钾(增强型)作为一线用药,耐药时换用头孢地尼
• 泌尿系统感染:三代头孢(如头孢克肟)对大肠杆菌的清除率较阿莫西林提升30%
• 皮肤感染:一代头孢(头孢唑林)对金黄色葡萄球菌更有效
2. 特殊情形下的替代方案
对于青霉素过敏患儿,大环内酯类(如阿奇霉素)成为呼吸道感染的首选。当出现多重耐药菌感染时,需结合药敏试验选择碳青霉烯类抗生素。
三、正确用药的五大黄金法则
1. 严格把握用药指征
病毒性感冒、手足口病等非细菌感染禁用抗生素。当出现以下表现时提示细菌感染:
• 持续高热超过3天(体温>39℃)
• 扁桃体可见脓性分泌物
• 血常规显示中性粒细胞绝对值>10×10⁹/L
2. 精准计算给药剂量
儿童用药需按体重调整:
• 阿莫西林:20-40mg/kg/天,分3次
• 头孢克肟:8mg/kg/天,单次或分2次
3. 规范用药疗程
急性中耳炎需持续用药7-10天,过早停药易导致复发。泌尿系统感染至少用药5天,复杂感染延长至14天。
4. 警惕药物相互作用
头孢类药物与含钙制剂联用可能形成结晶尿,需间隔2小时服用。阿莫西林与丙磺舒合用会增加肾毒性风险。
5. 特殊人群注意事项
早产儿肝功能未发育完全,需减少20%药量。有癫痫病史的儿童慎用三代头孢(可能诱发惊厥)。
四、打破认知误区的关键事实
误区1:“高级别抗生素见效更快”
三代头孢对普通上呼吸道感染并无优势,反而可能破坏肠道菌群。
误区2:“症状消失即可停药”
过早停药会使残余细菌产生耐药性,研究表明,缩短疗程使耐药风险增加3倍。
误区3:“两种抗生素联用双保险”
除重症肺炎等特殊情况,联合用药可能增加肝肾负担,普通感染有效率仅提高5%。
误区4:“进口抗生素更安全”
国产与进口抗生素的生物等效性差异<5%,合理用药比品牌选择更重要。
五、建立家庭健康防护网
紧急处理预案:
• 用药后出现皮疹、呼吸急促立即停用并就医
• 头孢类药物使用后7日内禁止饮酒
日常预防措施:
• 接种肺炎球菌疫苗可减少60%呼吸道感染
• 每日户外活动1小时以上增强免疫力
• 家庭成员出现感染时实行分餐制
就医信号识别:
当儿童出现意识模糊、抽搐、皮肤瘀斑等表现,提示可能进展为脓毒症,需立即急诊。
在微生物耐药形势严峻的今天,每一次抗生素的使用都是与细菌的智慧博弈。掌握“精准打击、适可而止”的用药原则,不仅关乎当下疗效,更是为孩子的未来储备健康资源。当您面对琳琅满目的抗生素时,请记住:最贵的未必最好,合适的才是良药。(本文内容仅供参考,具体用药请遵医嘱)




